来源:
时间:2026-03-16
浏览量:
“本以为可以彻底安心了,没想到……”手捧复查报告,38岁的胡女士眉头紧锁,眼神中写满忧虑。
时光回溯到2014年,胡女士曾因右侧甲状腺结节在我院接受手术,术后病理为良性结节性甲状腺肿。十年过去,她本以为早已告别这段阴霾。然而今年常规体检时,超声检查却再次敲响警钟:左侧甲状腺及峡部出现多发囊实性、实性结节,评级为4a类。这个结果让胡女士一家再度陷入忐忑。经过慎重考量,她决定在石大一附院接受左侧甲状腺切除手术,以期彻底解除隐患。
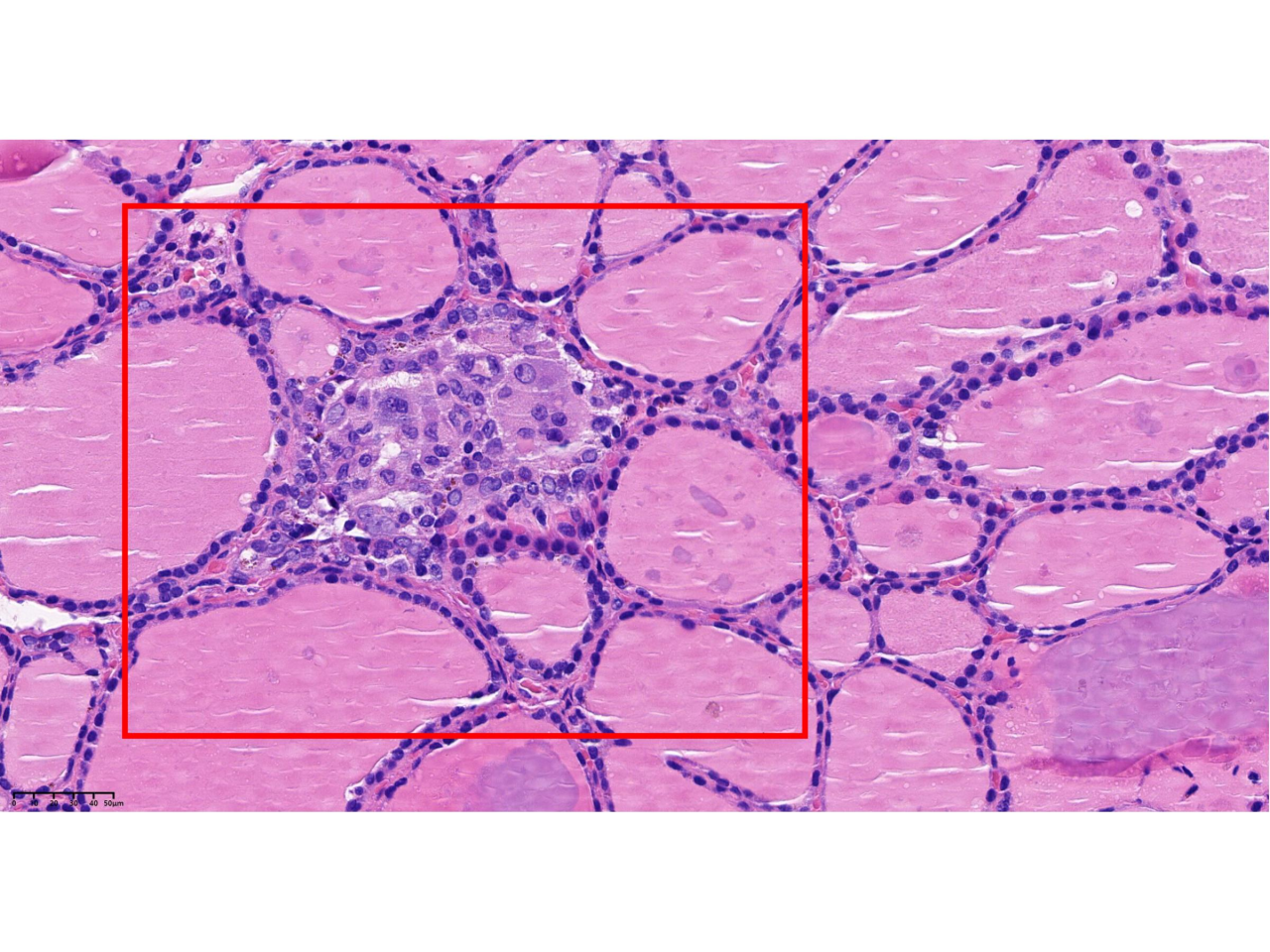
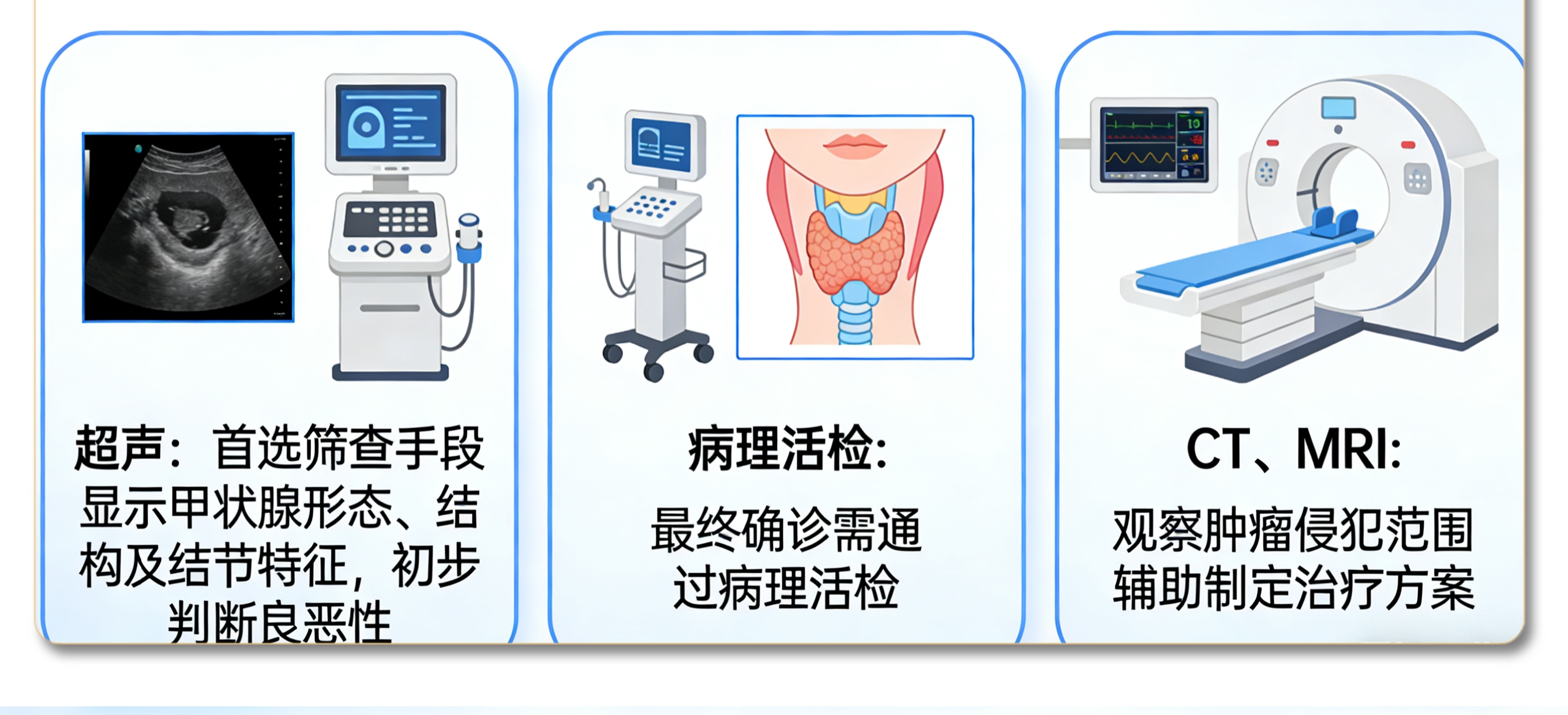
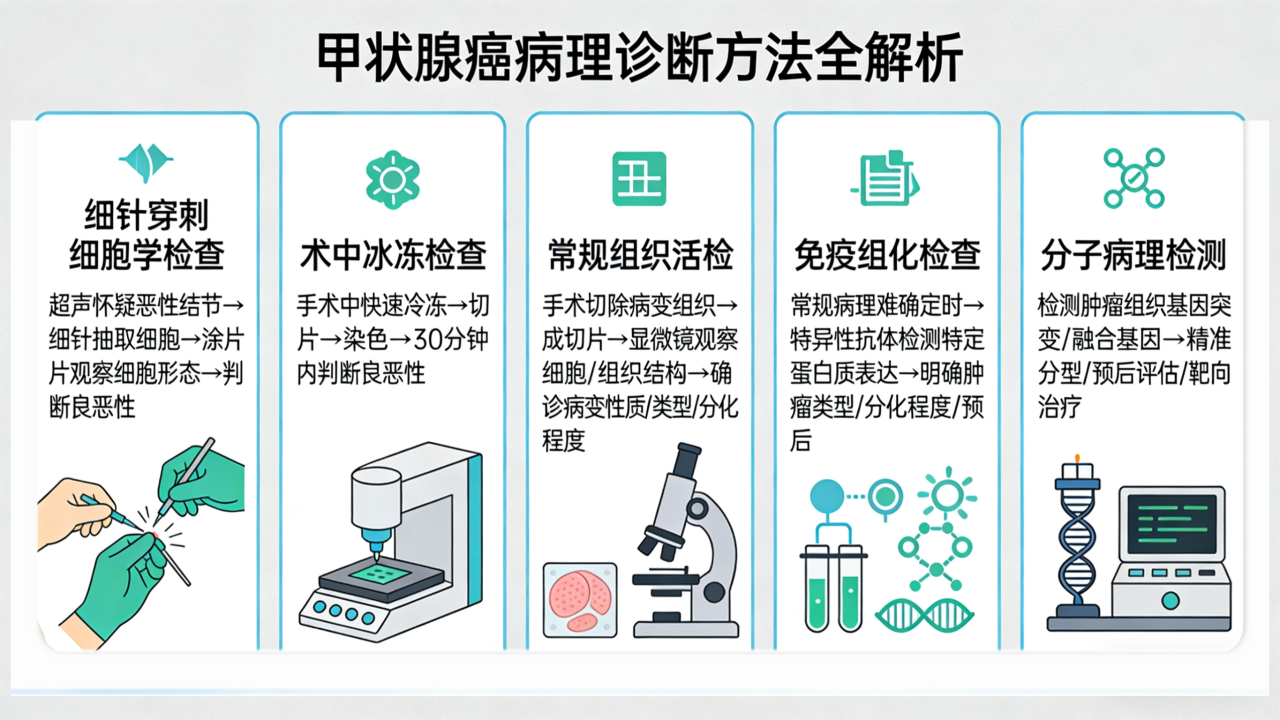
手术如期进行,左侧甲状腺及峡部顺利切除。切除标本立即送往病理科进行术中冰冻检查。显微镜下,病理科医生初步给出诊断:结节性甲状腺肿伴腺瘤样结节。看似风平浪静,但病理科团队的职业敏感让他们没有轻易按下“确认键”——他们深知,医学的世界里,平静之下或许暗流涌动。 术后,喉前淋巴结标本按常规送检。在免疫组化的辅助下,一个不幸的结果浮出水面:淋巴结出现转移!作为恶性肿瘤的重要标志,淋巴结转移意味着原发癌灶必然存在,可这个“罪魁祸首”却仿佛人间蒸发,在组织中隐匿得无影无踪。一场与微小癌灶的“捉迷藏”就此展开。 “必须找到它,给患者一个明确诊断!”病理科贾薇主任果断决定,将术中送检的左侧甲状腺及峡部剩余组织全部取材,共补取24个蜡块,将所有蜡块逐一制片,在显微镜下开启“地毯式搜索”。 时间一分一秒流逝,病理科团队的目光在无数细胞间穿梭游走。终于,在一张切片中,一个微乎其微的身影闯入视野——直径仅0.4毫米,比针尖还要细小,却在显微镜下清晰呈现出甲状腺乳头状癌的典型特征。就是这个“潜伏者”,正是淋巴结转移的元凶!最终,病理报告明确:左侧甲状腺乳头状癌。 甲状腺乳头状癌直径<1cm时,从前被称为“微小癌”,早期往往没有典型症状,极易被忽视或误诊。而此次发现的癌灶仅为0.4毫米,这样的“针尖级”病灶,不仅考验着病理医生的专业水准,更需要极致的细心与责任心。任何一个细微的疏忽,都可能导致漏诊,影响患者的治疗时机和预后。 从术中冰冻的初步判断,到术后淋巴结转移后的执着追查,这场与“隐形杀手”的较量,最终以病理科团队的严谨与坚持画上句号。他们用“宁繁勿简”的态度、“锱铢必较”的精神,践行着“敬佑生命、救死扶伤”的医者初心。在肉眼不可见的微观世界里,他们以责任为灯、以匠心为刃,为患者的生命健康筑起一道坚不可摧的防线。 什么是甲状腺癌 一、发病机制:甲状腺癌是遗传与环境共同作用的结果。遗传方面,基因突变导致癌变;环境方面,辐射是高危因素,碘摄入异常也会刺激细胞增生,增加癌变的可能性。病理科可以检测基因突变,从基因层面了解发病的原因。 二、常规筛查方法:超声是首选筛查手段,能显示甲状腺形态、结构及结节特征,初步判断疾病的良恶性,但最终需要做病理活检确诊;影像学检查可观察肿瘤侵犯范围,辅助制定方案。 三、病理诊断方法: 1.细针穿刺细胞学检查:对超声怀疑恶性的结节,用细针穿刺制成涂片,观察细胞形态判断良恶性,该检查创伤小、准确率高。 2.术中冰冻检查:手术中组织送检,30分钟内快速判断病变良恶性,为手术方案提供即时依据。 3. 常规组织活检:这是病理诊断的“金标准”。通过手术切除的病变组织,制成切片,在显微镜下观察细胞和组织结构,直接确诊病变的性质、类型和分化程度,是最终确诊的关键依据。 4.免疫组化检查:常规组织活检难以确诊时,利用特异性抗体检测特定蛋白质表达,明确肿瘤类型、分化程度和预后。 5.分子病理检测:检测肿瘤组织基因突变、融合基因等,为甲状腺癌精准分型、预后评估和靶向治疗提供依据,如检测BRAF基因突变判断恶性程度和复发风险。 四、预后情况:甲状腺癌有很多种类型,最常见的是乳头状癌,大约占80%-90%。它通常性格“温和”,生长缓慢,但却像这次发现的“针尖癌”一样,有早期转移的可能。经过规范的治疗,大部分甲状腺癌的预后都很好,10年生存率可以超过90%,因此它常被称为“懒癌”。患者的预后情况与肿瘤的分期、有无转移、以及患者年龄密切相关。我院病理科通过对肿瘤的精准分型、分期和分级,为临床医生提供了一份详尽的“病理报告单”,从而为患者量身定制最科学的随访计划和治疗方案。 供稿|病理科 郭婧薇 编辑|朱思佳 编审|于 磊 王晓民 权江宏 杨 涛